


2022年9月27日に開催された、第3回ソフィアメディ在宅療養総研セミナーでは、90名を超える方にご参加いただきました。また、今回は初となるオンラインとリアル会場を設けたハイブリット開催。オランダ在住の看護師で、現在ビュートゾルフで働いている葉子・ハュス・綿貫さんがオンラインで登壇。名古屋の会場ではソフィアメディ在宅療養総研所長の中川さん、副所長の篠田さんが登壇し、セミナー後には参加者同士の交流もみられました。
前編では地域医療先進国オランダの実情、またコロナ禍を経て変化した地域医療の現場についてのセミナーレポートをお送りします。



中川さん:
本日、司会進行を務めさせていただきます中川です。よろしくお願いいたします。オランダとは、たしか時差が7時間あります。葉子さん、今そちらはお昼頃でしょうか。
葉子さん:
今11時半になります。ちょうどランチタイムに美味しいコーヒーをいただいていたところです。本日はみなさま、お集まりいただきありがとうございます。仕事のあとの疲れもあるでしょうから、ゆったりとくつろがれながら、少しだけお耳をお貸しください。
さて、私は1990年からオランダの北部にあるレンクムに住んでいます。オランダは非常に小さな国で、日本でいうと九州ほどの大きさの国です。

自宅の周りは森と牧場に囲まれていて、隣の家族と約32年の間、共同生活をしています。コロナ禍では外に出られない、他の人にも会えない状況が続きましたが、森の中を散策したり、家の菜園で新鮮な野菜を育てて食べたりすることで、非常に大きな力をもらっています。とてもいいところですよ。
中川さん:
ありがとうございます。それでは葉子さんの他己紹介と合わせて、オランダの地域医療について概要を私からお伝えさせていただきます。葉子さんが働かれているのは、オランダの『ビュートゾルフ』という国際的に有名な訪問看護、在宅ケアの組織です。

スライドにある写真は葉子さんが所属されているビュートゾルフのステーションです。とても素敵なステーションでした。
ここからオランダの地域医療の特徴について紹介します。ここでは3つの特徴についてお伝えします。
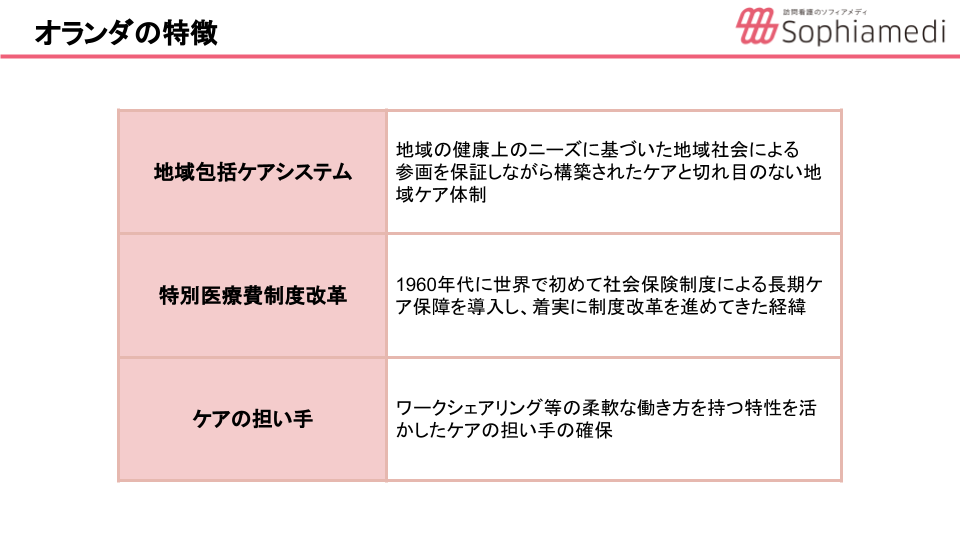
1つ目は『地域包括ケアシステム』。これは公衆衛生上、地域の健康課題に基づいた形で地域の住民のみなさんも参画しながら、構築されていくケアの形です。切れ目のない地域ケア、統合ケアともいわれています。日本でもいわゆる急性期や回復期、慢性期といろんなタームで考えられたケアの体制がありますが、オランダではそれらをシームレスに連携して提供できる体制を作ろうと、構築されてきた歴史があります。
2つ目は『特別医療費制度』。これは日本でいうところの介護保険と考えていただけたらわかりやすいかもしれません。オランダでは戦後1960年代からロングターム・ケアに対する保障を世界で最も早く導入していました。
3つ目は『ケアの担い手』。在宅ケアの担い手が足りないのはオランダでも同じです。日本でも訪問看護師は少しずつ増えてはきていますが、全看護師のなかでもおおよそ5%ほどの割合とされていて、目標とされる数値にとても届きません。その構造も非常に大きな課題となっています。
特にオランダは、『ワークシェアリング』が世界で一番進んでいるともいわれています。柔軟な働き方ができる体制にあり、そのなかで部分的に勤務ができるなど、ケアの従事者の確保に適切な政策があるところもひとつの特徴だと考えられています。
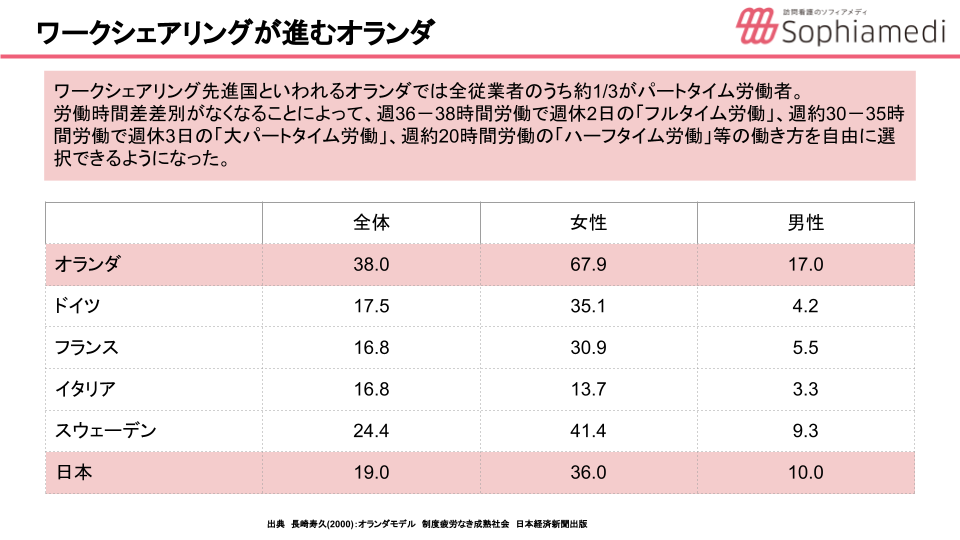
少しデータは古いのですが、オランダでは全労働従事者の1/3がパートタイム労働者といわれています。実際に葉子さんが在籍しているビュートゾルフでも、ほとんどの方がパートタイムで、平均労働時間が週25時間ほどとなっているそうです。
さらに、オランダの保険制度は日本と似ているとされています。
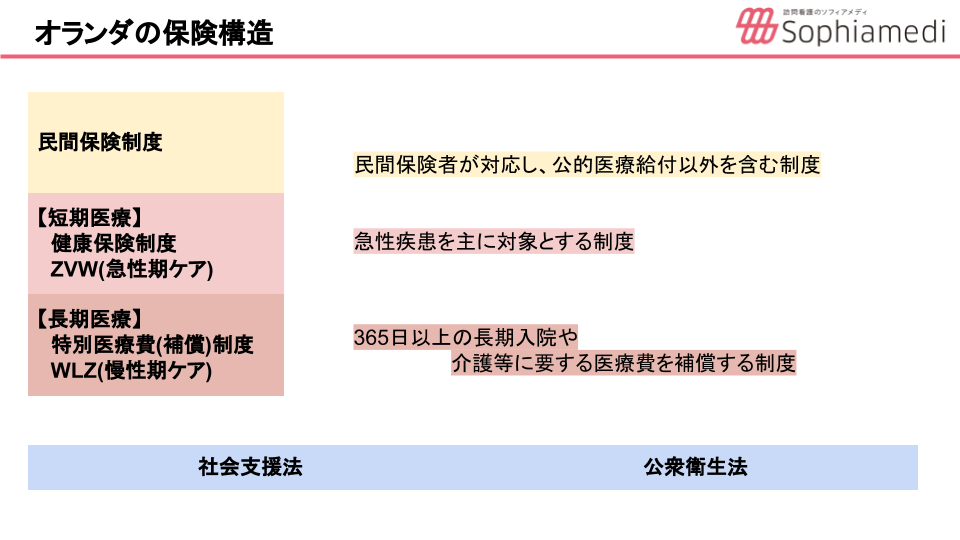
オランダの保険構造は3段階となっており、2段目の短期医療は日本でいう健康保険で、急性期の病気を主に対象とする制度。長期医療は日本でいう介護保険で、1年以上の長期入院や介護を保障する制度です。日本の自治体や保健所が行っている保健予防活動は、社会支援法や公衆衛生法に当てはまり、これまでの改革のなかでも新しい法律となっています。
篠田さん:
葉子さんがお元気にのびのびと仕事をされている理由は、これらの制度からもよく見て取れますね。制度だけみると、医療保険と介護保険の両輪の仕組みは同じなのに、なぜこんなにも日本は遅れているのかと率直に思いました。特に訪問看護は日本でスタートして制度になってからもう30年になるんですよね。だけどまだまだ人も足りないと言われています。地域包括ケアシステムは2014年にはじまりましたが、日本のほうが急速に高齢化が進んでいるので、本来はもっと先に日本がやらなければならないことを、オランダが道を作ってくれている状況です。地域医療先進国から多くのことを学び、なんとか追いつきたいと思います。
中川さん:
オランダの地域医療、制度について触れてきましたが、新型コロナウイルスの感染拡大の影響はそれぞれに大きなものがあったかと思います。オランダの実情について、葉子さんから詳しくお話しいただきます。
葉子さん:
感染初期の頃は、中国からイタリアに感染が広がり、そしてオランダに飛び火をして、ちょうどカーニバルの開催時期だったこともあり、急速に感染拡大した経緯がありました。中国がロックダウンの対策をとった際には、防護具の輸入がストップし、国内でも防護具の不足が問題になりました。病院や施設で暮らす高齢者や従業員のクラスターが発生し、地域でも感染が広がり、ビュートゾルフでもチームの閉鎖が多くみられました。強い緊張感や不安が続くなかで、私たちでどうやって仕事をしていけばいいのかと考え、手探りながらも現場から声をあげ、ビュートゾルフでは早くから緊急対策本部を立ち上げました。
幸いにも私たちの地域では感染者は多くはなかったので、備える時間があったことは大きかったです。例えば、同じ地域にはビュートゾルフだけでも8個のチームがあり、そのなかでコロナ対応チームを作りました。このチームで感染者のみを訪問するという体制を取ったんです。こうした対応を続けるなかで非常に印象的だったのが、訪問看護の利用者さんが自らで生活する選択をとったことでした。感染拡大を受けて、「自分たちでなんとかやるから」「自分たちで健康を守らなければならない」と、自分たちでやれることを見つけ出すという意識が高まったようです。最近よくいわれる『ポジティブヘルス』のように、自分ができないことに注目するのではなく、できるところを伸ばそうという意識の高まりを実感しました。それで、訪問回数を再調整したり、これまで看護師が行っていたことを家族が対応したりなどの変化がみられました。それこそ、あらためてケア内容の見直しをしなければならない状況にありました。
ただし、国がロックダウンを発表した際は、とても厳しいものでした。家からはほとんど出ることができず、デイサービスや地域での活動も中止、高齢者はどんどんと孤立化していく……。それにより、精神的に大きなダメージを受けている方が多くいました。ビュートゾルフでは、家族や友達と会えないなかでも電話連絡をしたり、昔使っていたiPadを安く貸し出したりしました。オランダの高齢者はインターネットなどのテクノロジーの使用率が非常に高いため、なんとかロックダウンのなかでも凌ぐことができたと思います。
こうしたなかで私たち看護師が重要視したのは、意思決定支援でした。「もし感染したらどうするか」「前もって心の準備をしておいたほうがいい」と、家庭医にお願いをして、患者さんと話し合う機会を作ってもらいました。また、病院の入院や外来患者の増加の負担を避けるために、できるだけ地域でその患者さんを見守ろうというスタンスが大きく打ち出されていたと思います。家庭医がまずは患者さんをみて、入院すべきかの判断をする、その役割は高く評価されていました。私たちも入院していた患者さんが家に帰ってくるときの受け入れ体制をどうするのかと、よく話し合っていましたし、医療機関と地域の人たちとの密な連携は、非常に大きな意義を持っていたと実感します。
中川さん:
ありがとうございます。まず家庭医がコロナに罹患後も継続して対応されているというのが、日本との大きな違いだと感じました。日本では法律の縦割り構造から、感染したら保健所での対応となっていました。これまで診療してきた医療者が継続して診療をすることの必要性を感じます。
篠田さん:
そうですよね。日本は家庭医、プライマリードクターという感覚が後発だったので、コロナ禍で縦割りの医療が後戻りしてしまった部分があったと思います。ただ、病院は病院、在宅は在宅でやっていたので、そのことで在宅の制度を進めなければいけないというきっかけにはなりました。その点、オランダでは介護保険や自立支援、地域でみていく仕組みが進んでいるので、コロナ禍でもある程度自由に意思決定支援を進めることができたり、地域での対応について自立して動いていけたりするのだと思いました。
日本は行政が後発的に出した打ち手に対して、後付けでいろんなことが決まっていったので、なかなか前に進むことがなく、そこを現場努力や創意工夫でなんとかやってきたところがあります。オランダでも抱えている問題はたぶん同じだと思うのですが、そこでどう向き合うのかというところは、在宅制度を構築している国の豊かさ、考え方の発展のスピード感を、葉子さんのお話を聞いてとても強く感じました。
中川さん:
篠田さんのおっしゃる通りですね。在宅で現場努力による対応を始めた初期の頃は、本当に情報が足りなくて大変でした。最近では症例報告や活動報告などもたくさん出てきています。いくつかそうした報告を紹介します。訪問看護師が受けた心理的影響についてまとめた報告からは決してネガティブな影響だけでなくポジティブな影響もあったことが報告されています。
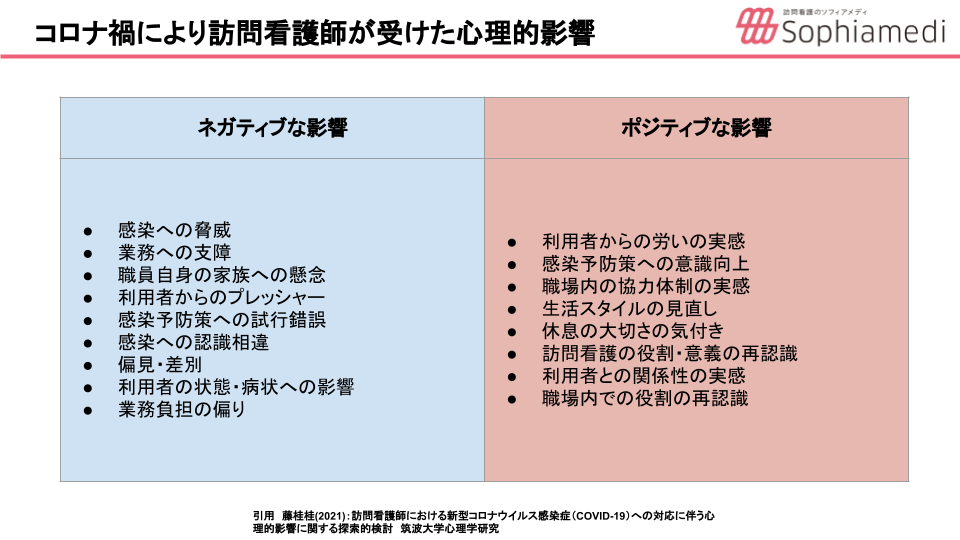
また、ご利用者様からのキャンセルが増えたことやスタッフのメンタルヘルスの問題で運営が難しいという報告もありました。

篠田さん:
どうしても規模の大きさや役割機能などの問題で、医療機関である病院から優先的に物品を補填する動きがありますよね。ただ、訪問看護は小さな事業所が多いので、協議会だとか看護協会などの団体が要望をあげてようやく国が動く状況でした。現場から大きく声をあげないと、なかなかこういう課題は制度を運営する側にも達しないところなのだと思います。ビュートゾルフはチームとしては小集団であっても、大きく固まってミッションとともに達成する仕組みが先行していますよね。ビュートゾルフでも運営に関してなにか課題などはあったのでしょうか。
葉子さん:
スタッフのメンタルヘルス不調はありましたね。精神的な負担は誰もが大きかったと思います。運営の困難についても、患者さんが自立してやるということで訪問回数が減ったわけですが、そうなると私たちの収入はどうなるのかという懸念もありました。ただ、私たちの仕事は、いつも波があるものだと思っています。順調にいくときと不調になるときと。だから、あまり気にせず毎日の仕事をしっかりやっていこうとお互いに言っています。ビュートゾルフは大きなひとつの組織なので、一部の事業所がうまくいかなかった場合は、他のところからの援助が行き、収入面もカバーしていくような体制をとっています。大きな組織だからこそ、少し楽に構えられたと思います。
中川さん:
ありがとうございます。そうして2022年の2月頃からでしょうか、オランダでは国の政策で感染対策を段階的に緩和していく流れがありましたよね。公共交通機関内でのマスク着用義務が解除されたなど。当然、国からそんなことをいわれても、自分たちはどうしていったらいいんだろうかと思う場面もあり、訪問看護ステーションを運営するなかで、みなさんがどのように意思決定をしていったのか気になります。
葉子さん:
オランダでは政府の見解に毎回注目しています。日本でも第1波から第7波と感染拡大の時期が何度もあったかと思いますが、オランダでもその度に政府がどういう見解を示すのか、それによって私たち訪問看護チームは見解や施策に沿った対応を決めなければならないため、それは大きな影響でした。今、オランダではマスクの着用義務は解除されていますが、一足飛びにそうなったわけではなくて、国も医療の現場も試行錯誤して社会状況を考えながら、段階的に今の政策と対策に至っていると思います。
▼記事の後編はこちら
[文]白石弓夏